Exploration du purpura de Bateman : origines, manifestations et options thérapeutiques
Le purpura de Bateman, affection cutanée courante chez les personnes âgées, se manifeste par l’apparition de taches pourpres sur la peau fragile. Cette pathologie vasculaire, dont la compréhension est essentielle pour mieux accompagner les patients, révèle des origines liées au vieillissement cutané et à la fragilité capillaire. Nous explorerons ensemble les points clés suivants :
- Les origines biologiques et environnementales du purpura de Bateman.
- Les manifestations cliniques typiques et leur diagnostic différentiel.
- Les différentes options thérapeutiques adaptées en 2026, intégrant prévention et traitement.
Focus sur une pathologie rare mais révélatrice des changements cutanés liés à l’âge, cet article vous guide dans une approche claire, pratique et éclairée.
A lire en complément : Quels médicaments choisir pour apaiser efficacement les douleurs abdominales ?
Origines et mécanismes du purpura de Bateman : comprendre la pathologie vasculaire
Le purpura de Bateman trouve ses racines dans la fragilisation progressive des capillaires sanguins avec l’âge. Sous l’effet du vieillissement naturel, la dégradation des fibres d’élastine et de collagène dans le derme réduit la résistance de la peau. Cette altération rend les vaisseaux sanguins vulnérables à des microtraumatismes, même anodins, entraînant des ruptures et des hémorragies sous-cutanées visibles.
L’exposition prolongée aux rayons ultraviolets, souvent cumulée sur plusieurs décennies, accentue ce phénomène par le photo-vieillissement cutané. L’usage prolongé de certains médicaments, notamment les corticoïdes topiques ou systémiques, accroît également le risque en affaiblissant davantage les tissus de soutien vasculaire.
A lire aussi : Explorer les normes du gaz du sang : les indicateurs essentiels pour évaluer votre santé
Des facteurs génétiques peuvent aussi prédisposer certains individus à une fragilité capillaire accrue, bien que cette variable soit moins déterminante que l’ensemble des agressions chroniques environnementales.
Manifestations cliniques et diagnostic différentiel du purpura de Bateman
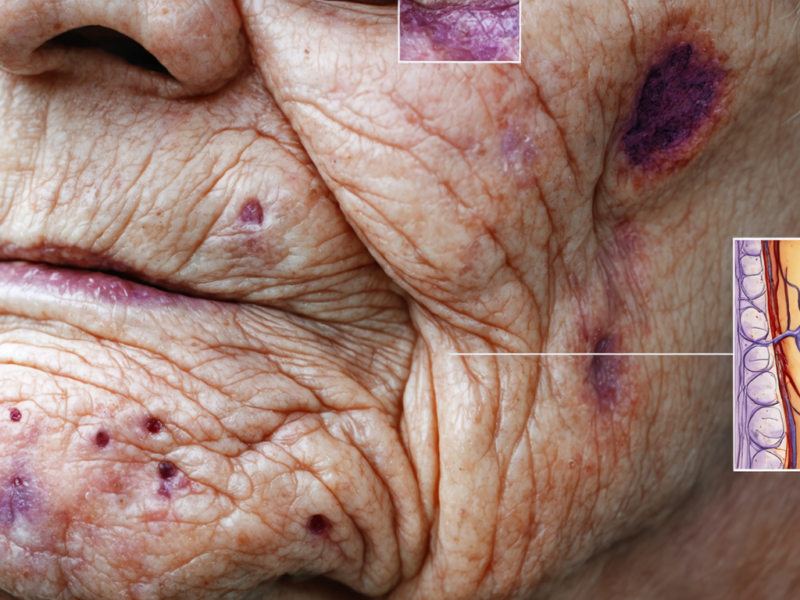
Le purpura de Bateman se traduit typiquement par l’apparition de taches pourpres ou bleuâtres, souvent plates, localisées principalement sur les avant-bras et les dos des mains. Ces lésions apparaissent spontanément ou après de légers traumatismes, sans douleur ni prurit.
Les symptômes clés que nous devons reconnaître sont :
- Taches pourpres bilatérales souvent symétriques, débutant par une coloration rouge foncé et évoluant vers un jaune verdâtre lors de la cicatrisation.
- Absence de relief ou de douleur à la palpation, différenciant ce purpura des formes inflammatoires.
- Fréquence accrue après 70 ans, avec une prévalence dépassant 10 % chez les seniors exposés aux UV.
Le diagnostic repose principalement sur l’observation clinique. Il faut cependant distinguer le purpura de Bateman d’autres formes plus sévères telles que :
| Type de purpura | Cause principale | Manifestations spécifiques |
|---|---|---|
| Purpura de Bateman | Fragilité capillaire liée à l’âge | Taches pourpres sans relief, localisées sur avant-bras |
| Purpura thrombopénique | Déficit en plaquettes | Taches sur tout le corps, souvent associées à des saignements muqueux |
| Purpura rhumatoïde | Réaction inflammatoire | Éruption cutanée avec douleurs articulaires |
Une consultation médicale s’impose lorsqu’apparait une cause sous-jacente suspecte ou une évolution atypique.
Options thérapeutiques et prévention adaptées au purpura de Bateman
Nous savons que le purpura de Bateman est une affection bénigne mais souvent préoccupante sur le plan esthétique. Aucun traitement standard n’a démontré une efficacité universelle, mais plusieurs mesures sont recommandées pour limiter leur apparition et favoriser la réparation :
- Protection cutanée : privilégier les vêtements couvrants et l’utilisation régulière de crèmes solaires à large spectre pour atténuer les effets du photo-vieillissement.
- Réduction des traumatismes : miser sur des précautions dans la vie quotidienne, comme éviter les chocs sur les membres exposés.
- Soins topiques : application ponctuelle de pommades contenant de la vitamine K ou des agents cicatrisants prescrits par un professionnel de santé.
- Optimisation nutritionnelle : intégrer une alimentation riche en vitamines C et K pour soutenir la solidité vasculaire.
Une approche personnalisée est souvent nécessaire selon le degré d’atteinte et le contexte médical du patient. Des spécialistes dermatologues ou gériatres peuvent également intervenir dans le suivi et l’hébergement des patients porteurs de cette pathologie.